La osteocondrosis cervical es una afección que afecta las vértebras y los discos intervertebrales. La osteocondrosis cervical se refiere a la deformación de las dorsopatías. Se observaron cambios involutivos en los discos intervertebrales desde los 20 años de edad. Al mismo tiempo, se vuelven más sensibles al estrés, menos elásticos y pierden líquido lubricante.
La patología ocurre con mayor frecuencia en ancianos, pero actualmente la incidencia ha aumentado significativamente en niños y adolescentes. Los neurólogos identifican la osteocondrosis cervical utilizando los últimos estudios de diagnóstico. Después de aclarar el diagnóstico, se lleva a cabo una terapia compleja utilizando los medicamentos más efectivos, los procedimientos fisioterapéuticos y los métodos innovadores de rehabilitación física.
El nombre de la enfermedad se compone de dos términos griegos "osteon" (hueso) y "chondros" (cartílago). La osteocondrosis cervical comienza con cambios en la parte central del disco intervertebral. El disco intervertebral pierde humedad, disminuye de tamaño, esto conduce a la convergencia de los cuerpos vertebrales y daña las raíces nerviosas con los vasos. Las vértebras reciben nutrientes de los tejidos circundantes que son dañinos para el cuerpo. La compresión de los nervios y los vasos sanguíneos conduce a un espasmo muscular protector, que se convierte en la causa del dolor a medida que avanza la enfermedad.

¿Qué médico trata esta enfermedad?
El tratamiento de la osteocondrosis es el campo de actividad de los neurólogos. Sin embargo, si aparecen síntomas de osteocondrosis del cuello, es posible consultar a un médico de familia. Un neurólogo elegirá medicamentos para la osteocondrosis cervical que sean los menos estresantes para el cuerpo, lo cual es importante para la terapia con medicamentos.
Para determinar la presencia de un proceso patológico en el tejido del cartílago y la osteocondrosis cervicobraquial, se deriva al paciente para un examen completo. Las tácticas para tratar la osteocondrosis cervical se están desarrollando de acuerdo con los resultados de la investigación.
La cooperación interdisciplinaria también permite el tratamiento de comorbilidades en el paciente. Además, el paciente recibe un soporte de información integral: un plan de tratamiento, una declaración de beneficios, información sobre discusiones de especialistas y medidas de diagnóstico.
causas
La osteocondrosis cervical se desarrolla bajo la influencia de una gran cantidad de factores provocadores. No se ha identificado una causa clara de osteocondrosis cervical. La enfermedad a menudo se asocia con trastornos metabólicos y envejecimiento de las vértebras.
Los investigadores sugieren que la osteocondrosis cervical se desarrolla por las siguientes razones:
- Estrés excesivo en la columna. Se observa una gran carga en la columna cuando se usan zapatos incorrectos, pies planos, obesidad, posición sentada prolongada;
- Desordenes metabólicos. La deficiencia de vitaminas, minerales, trastornos del metabolismo del calcio pueden servir como causas de procesos degenerativos en las vértebras;
- Anomalías congénitas y adquiridas de la columna y del aparato ligamentoso (engrosamiento de los ligamentos, lumbarización, sacralización);
- Patologías del tracto gastrointestinal, que conducen a una absorción insuficiente de nutrientes;
- Infección, envenenamiento;
- Lesiones, hematomas, fracturas de la columna, como resultado de lo cual se interrumpe el suministro de sangre y la inervación de la columna, lo que causa sus trastornos distróficos;
- Enfatizar;
- Use zapatos con tacones;
- Embarazo, especialmente embarazos múltiples;
- Lesiones autoinmunes del tejido conjuntivo, estructura anormal del colágeno tipo 1 y 2;
- Riesgos laborales (levantar cargas pesadas, vibraciones prolongadas, trabajar sentado con la cabeza inclinada constantemente);
- Ateroscleróticos y otros cambios en las arterias vertebrales;
- Curvatura de la columna (cifosis, escoliosis, cifoescoliosis).
La herencia es un factor de riesgo importante para el desarrollo de osteocondrosis cervical. Este hecho prueba la presencia de osteocondrosis en los niños, cuando la columna aún no está sobrecargada.
grados
Debido a la estructura especial de la columna vertebral, es capaz de cumplir con sus funciones. El segmento de movimiento espinal (VMS) se considera la unidad estructural más importante. Consta de dos vértebras adyacentes, un disco intervertebral y un aparato músculo-ligamento. La osteocondrosis conduce a procesos distrófico-degenerativos, primero en el disco intervertebral y luego en las vértebras. Con la derrota de un vórtice, los vecinos proporcionan el poder de sus funciones. Esto conduce a un aumento de la carga y una pérdida de movilidad en el segmento afectado.
En el desarrollo de la osteocondrosis cervical, los médicos distinguen varias etapas:
- El primer grado de osteocondrosis cervical. Dado que el disco intervertebral se ve privado de su propio suministro de sangre y recibe nutrientes del tejido circundante, está sujeto a cambios degenerativos. La osteocondrosis de primera etapa se caracteriza por la destrucción del núcleo pulposo y desgarros en el anillo fibroso. Clínicamente, esto se manifiesta como dolor local agudo o persistente en el cuello (cervicalgia) y rigidez;
- Osteocondrosis de segundo grado de la columna cervical. En esta etapa, continúa la destrucción del anillo fibroso, aparece la movilidad patológica y la inestabilidad de las vértebras. Los pacientes se quejan de dolor de cuello agravado por el esfuerzo físico, la inclinación de la cabeza o en una determinada posición;
- La tercera etapa de la enfermedad se caracteriza por la destrucción completa del anillo fibroso. El núcleo gelatinoso no está fijo. Pueden ocurrir hernias de disco y causar dolor severo. En esta etapa, debido a una mala fijación del SMS, se puede formar una curvatura de la columna;
- En la cuarta etapa de la enfermedad, el disco intervertebral se reemplaza por tejido conectivo, otros segmentos vecinos se ven afectados. Se desarrolla espondiloartrosis, aracnoiditis. Las articulaciones se vuelven completamente inmóviles: se desarrolla anquilosis. El tejido óseo crece alrededor del área afectada: se forma una osteona. Con el cuarto grado de osteocondrosis cervical, se observan síntomas vívidos: dolor severo que se irradia al brazo, esternón, área entre los omóplatos, alteración de la sensibilidad.

Signos y síntomas
Los signos de osteocondrosis cervical en la etapa inicial pueden ser inespecíficos: mareos, dolor de cabeza, debilidad, crujidos al mover la cabeza. A medida que avanza la enfermedad, se desarrollan los siguientes síntomas:
- Dolor severo en el cuello y los hombros;
- Entumecimiento de la mano;
- Mareo;
- Aumento de la presión arterial;
- Coordinación de movimientos deteriorada;
- Aumento de la transpiración.
Existen varios síndromes que aparecen con el desarrollo de una condición patológica de la espalda y la columna cervical:
- Síndrome de migraña cervical.
- Síndrome de la arteria vertebral.
- Síndrome hipertensivo.
- Síndrome cardíaco.
- Síndrome Radicular.
Ocurren cuando las terminaciones nerviosas se lesionan, las arterias y las venas se aplastan durante el desarrollo de la enfermedad. El síndrome de la arteria vertebral se considera la complicación más peligrosa. Existe una violación del flujo sanguíneo a través de la arteria que irriga el cerebro y la médula espinal. La audición del paciente disminuye, la vista disminuye, el mareo se desarrolla constantemente. El paciente puede perder el conocimiento mientras conduce debido a un trastorno circulatorio grave.
Como resultado de la compresión de los nervios responsables de inervar los músculos del tórax y el diafragma, se produce dolor en el área del corazón que no está relacionado con la enfermedad cardíaca, pero al mismo tiempo se puede desarrollar taquicardia, arritmia e hipotensión. . La compresión de las venas conduce al desarrollo del síndrome de LCR hipertensivo. La presión intracraneal aumenta, se producen náuseas, vómitos y fuertes dolores de cabeza debido a la alteración del flujo sanguíneo del cerebro.
Como resultado de apretar el cuello, se desarrolla un síndrome radicular: se produce un dolor intenso en el cuello, los hombros, los omóplatos y la parte posterior de la cabeza. En este síndrome, el área de los brazos y el cuello se adormece. Con el síndrome de migraña cervical, el paciente está preocupado por un dolor intenso en la parte posterior de la cabeza, a menudo acompañado de náuseas y vómitos.
Los síndromes reflejos ocurren cuando las raíces de la columna aún no están afectadas. Los pacientes se quejan de dolor en el cuello, la cabeza (especialmente la parte posterior de la cabeza), los brazos en uno o ambos lados. A diferencia del dolor radicular, el dolor reflejo no se asocia con alteración de la sensibilidad. La cervicalgia puede ser aburrida y dolorosa. El dolor agudo y agudo de "lumbago" se llama cervicago. Hay un espasmo y dolor muscular, dolor de los puntos paravertebrales. Los signos de osteocondrosis cervical se agravan en una posición incómoda, con inclinación de la cabeza, tos, esfuerzo físico. Los signos de epicondilosis, periartrosis humeroescapular y síndrome hombro-mano se deben a impulsos nerviosos del anillo fibroso del segmento afectado que provocan espasmo muscular compensatorio.
Los síndromes radiculares se acompañan de alteraciones de la actividad motora y la sensibilidad. Al mismo tiempo, los nervios y los vasos sanguíneos se deterioran, el drenaje venoso y linfático en el foco patológico se ve afectado por una disminución en el canal intervertebral. El dolor en el síndrome radicular es agudo e intenso. Una causa común de atrapamiento del nervio espinal es la formación de hernias. El tono muscular disminuye en el área de foco patológico. En la isquemia radiculóica, no solo se comprimen los nervios sino también los vasos.
Cuando el nervio frénico está involucrado en el proceso patológico, se produce el síndrome cardíaco. Se manifiesta como ardor, dolor agudo en el lado izquierdo del pecho con irradiación del brazo, la región interduloide. El nombre del síndrome proviene del hecho de que la naturaleza del dolor es similar a un ataque de angina. La principal diferencia entre el dolor de angina es que se alivia después de tomar nitroglicerina, puede ocurrir en reposo y está asociado con interrupciones en el ritmo cardíaco (taquicardia, arritmia).
Los signos de osteocondrosis cervical dependen de la localización del proceso patológico. Si las vértebras cervicales superiores están dañadas, el suministro de sangre al cerebro se ve afectado por la compresión de las arterias cerebrales. Esto conduce a dolores de cabeza (especialmente en la parte posterior de la cabeza), mareos, desmayos, presión arterial alta. El mareo en la osteocondrosis cervical es causado por la disminución del flujo sanguíneo al oído interno. Los pacientes también están preocupados por las náuseas, los síntomas vestibulares y oculares.
Una lesión combinada de las vértebras se llama osteocondrosis cervicotorácica. La enfermedad se manifiesta por los siguientes síntomas:
- Mareo;
- Dolor en el cuello y el brazo;
- Sensación de hormigueo y hormigueo en la extremidad superior;
- Neuralgia intercostal.
diagnóstico
La osteocondrosis cervical es una afección crónica que puede provocar la formación de hernias y la compresión de la médula espinal. Por lo tanto, es importante realizar un diagnóstico preciso y comenzar la terapia a tiempo. Para identificar la osteocondrosis cervical, se utilizan los siguientes tipos de diagnósticos instrumentales:
- Espondilografía o radiografía de columna. Este método de investigación es indoloro, muy informativo y no requiere ningún entrenamiento especial. Una radiografía de la columna le permite evaluar sus características anatómicas y funcionales. En la imagen, se presta atención a la estructura de las vértebras, su relación entre sí, la distancia entre ellas, la luz del canal vertebral;
- Tomografía computarizada: proporciona principalmente información sobre el estado del tejido óseo, permite la detección de un estrechamiento del canal espinal y una hernia de disco;
- Imágenes por resonancia magnética: le permite determinar los cambios en los tejidos blandos. La imagen de resonancia magnética muestra claramente cambios en los discos intervertebrales y la médula espinal.

Medicamento
El tratamiento de la osteocondrosis de la columna cervical consiste en terapia farmacológica y no farmacológica. Incluso después de una curación completa, los neurólogos llevan a cabo medidas preventivas para descartar recaídas de la enfermedad. En la fase aguda, para el tratamiento de la osteocondrosis de la columna cervical, los médicos recetan medicamentos de los siguientes grupos farmacológicos para los pacientes:
- Analgésicos no narcóticos. Se toman por vía oral o se inyectan por vía intramuscular para efectos rápidos;
- Fármacos anti-inflamatorios no esteroideos;
- Vitaminas B en grandes dosis.
Los diuréticos se utilizan para reducir la retención de líquidos en la raíz espinal y los tejidos circundantes. Los antihistamínicos aumentan los efectos de los analgésicos. Los espasmos musculares se alivian con relajantes musculares. Con el síndrome de dolor severo persistente, los neurólogos realizan un bloqueo nervioso.
Los condroprotectores se utilizan para mejorar los procesos metabólicos en el disco intervertebral. Estos medicamentos aumentan el contenido de glicosaminoglicanos, aumentan la fuerza, la elasticidad y la absorción de impactos de los discos intervertebrales.
Tabletas anti-mareos
Los pacientes a menudo sufren mareos con osteocondrosis cervical. Para reducirlos, los médicos recetan medicamentos antiinflamatorios no esteroides. Los AINE de diferentes grupos difieren en el mecanismo de acción y efecto, por lo que solo un especialista calificado puede determinar el medicamento apropiado.
Es importante recordar que los medicamentos para la osteocondrosis de la columna cervical no se pueden tomar sin la cita de un médico. Los medicamentos antiinflamatorios no esteroides tienen efectos secundarios, por lo que antes de prescribir, el neurólogo determina la presencia de contraindicaciones en el paciente y la dosis requerida. La medicación para el mareo en la osteocondrosis cervical puede mejorar la calidad de vida del paciente.
Inyecciones para la osteocondrosis.
Las inyecciones para la osteocondrosis de la columna cervical ayudan a aliviar el dolor durante una exacerbación. Con este método de administración de fármacos, los efectos son rápidos. Los neurólogos usan una variedad de inyecciones.
Las enfermeras inyectan soluciones de drogas por vía subcutánea, intramuscular o intravenosa. Durante la exacerbación de la enfermedad, los medicamentos administrados por inyección con osteocondrosis cervical tienen un efecto exclusivamente sintomático.
Tratamiento del dolor de cabeza
El dolor de cabeza es un síntoma que se presenta en diversas afecciones médicas. Sin embargo, la osteocondrosis cervical se caracteriza por un fuerte dolor de cabeza. Mover la cabeza exacerba los síntomas, por lo que los médicos recetan analgésicos y antiinflamatorios no esteroideos para eliminarlos.
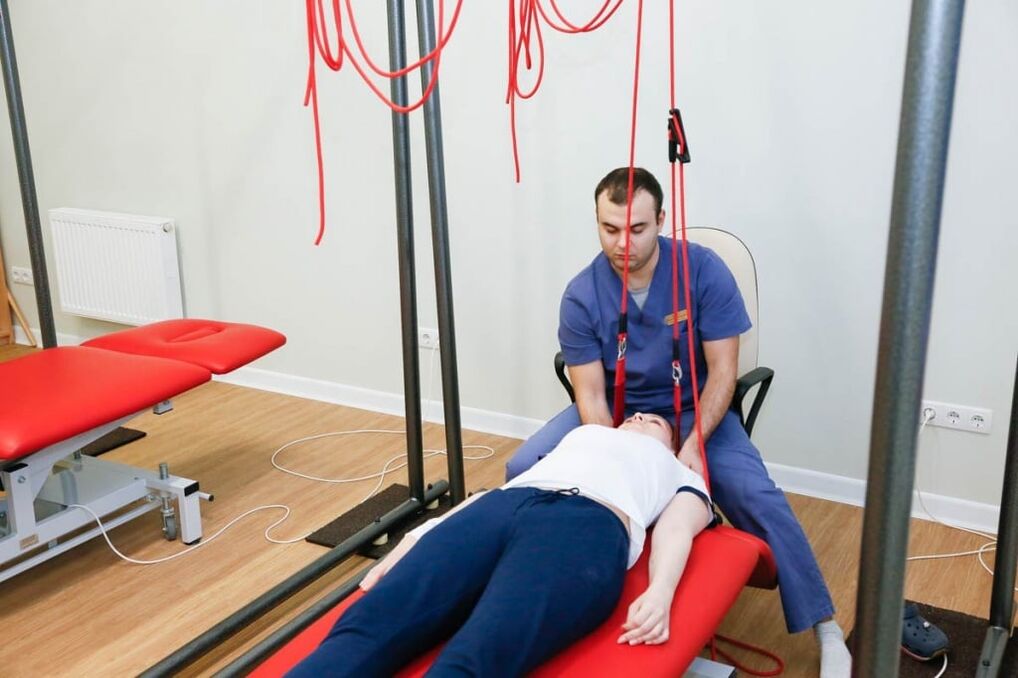
Métodos de terapia no farmacológica
La terapia compleja sin medicamentos para la osteocondrosis cervical de la columna incluye:
- Modo de protección: cuando se pellizcan las raíces, los pacientes se acuestan sobre una superficie dura,
- Masaje;
- Ejercicios de fisioterapia;
- Tracción espinal;
- Procedimientos fisioterapéuticos.
El masaje para la osteocondrosis cervical se usa para aliviar el dolor y la hinchazón, mejorar el suministro de sangre periférica y aliviar los espasmos musculares. Una contraindicación para realizar este procedimiento es la presencia de dolor agudo. Masajee el cuello y la espalda en la dirección del drenaje linfático. Se presta especial atención a las zonas interescapular y paravertebral.
La gimnasia terapéutica para la osteocondrosis de la columna cervical tiene como objetivo eliminar los espasmos musculares y fortalecer el marco muscular. Dado que la inestabilidad vertebral es común en la columna cervical, el maestro de terapia de movimiento lleva a cabo lecciones individuales para enseñar al paciente a realizar los ejercicios de manera segura. Algunos autores recomiendan realizar clases de fisioterapia en el collar de los chabolas.
Para mejorar la movilidad de las vértebras cervicales, los terapeutas de rehabilitación recomiendan los siguientes ejercicios:
- Flexión y extensión del cuello. Incline la cabeza hacia el esternón sin tirar de los hombros hacia adelante y luego hacia atrás. Mantenga la inclinación durante 3 segundos, repita cada ejercicio de 8 a 10 veces;
- Giros del cuello. Gire el cuello primero hacia la izquierda todo lo que pueda, luego hacia la derecha sin cambiar la posición de los hombros y la altura del mentón;
- Baje la cabeza hasta que se detenga. Luego, incline la cabeza hacia atrás sin cambiar la altura de los hombros. Mantenga la posición durante 5 segundos.
Los siguientes ejercicios se han desarrollado para fortalecer los músculos del cuello:
- Pon tu mano en la parte de atrás de tu cabeza. Incline la cabeza hacia atrás y descanse sobre su mano;
- Coloque su mano en el área de la sien. Mientras inclina la cabeza, resista con la mano;
- Pon tu mano sobre tu frente, defiéndete de ella, inclina tu cabeza hacia adelante;
- Incline la cabeza hacia un lado con la mano derecha, con la mano izquierda detrás de la espalda. Repita en el otro lado.
Terapia de autogravitación es el nombre exacto del procedimiento de tracción espinal. Se realiza con equipo especial. El objetivo de la terapia es reducir los espasmos musculares y restaurar la posición correcta de las vértebras. Para evitar complicaciones, la tracción de la columna la realiza un médico.
Para mejorar la circulación sanguínea en el foco patológico, aliviar la hinchazón y eliminar el dolor, se utilizan los siguientes procedimientos fisioterapéuticos:
- Corrientes diadinámicas. Durante este procedimiento, se utiliza un dispositivo especial para aplicar corrientes de baja frecuencia que estimulan los músculos, alivian los calambres y el dolor. Tener un efecto positivo y mejorar el trofismo tisular;
- Radiación ultravioleta. Bajo la influencia de la radiación UV, el metabolismo de la vitamina D mejora, el contenido de calcio aumenta, el tejido óseo se fortalece;
- Exposición al ultrasonido: se usa para acelerar el flujo sanguíneo, tiene un efecto antiespasmódico y reparador. El ultrasonido puede penetrar profundamente en los tejidos, a veces se usa para una mejor absorción de medicamentos;
- Terapia Amplipulse: le permite aliviar el dolor bloqueando los impulsos nerviosos del foco doloroso.
En la fase aguda de la enfermedad, que dura de 4 a 7 días, se utilizan analgésicos, anticonvulsivos e irritantes para aliviar el dolor. Se le da reposo al paciente. La columna cervical está inmovilizada con el collar Shants. La terapia de ejercicio y el masaje están contraindicados. Aplicar radiación ultravioleta.
La duración del período subagudo es de 29 días. Después de una recuperación completa, se requiere que el paciente descanse durante varios días. Entonces puede comenzar la terapia de rehabilitación. En el curso crónico de la enfermedad, al paciente se le recetan relajantes musculares, condroprotectores, vitaminas B, para aliviar el dolor: analgésicos, AINE. Se ofrecen ejercicios de fisioterapia y masajes. El paciente se libera de los procedimientos fisioterapéuticos (pulso amplificado, carga de corriente alterna), se realiza una tracción de la columna vertebral.

comida
Una nutrición adecuada para la osteocondrosis es un requisito previo importante para lograr la remisión. La progresión de la osteocondrosis cervicotorácica se detiene con la dieta y el tratamiento. Los neurólogos saben cómo tratar la osteocondrosis de la columna cervical, por lo que forman un complejo de medidas terapéuticas, que incluyen procedimientos, terapia con ejercicios, nutrición adecuada y cambios en el estilo de vida.
Muchos pacientes acuden a los neurólogos con preguntas sobre cómo tratar la osteocondrosis de la columna cervical y si existen restricciones dietéticas. Los especialistas crean programas nutricionales individuales que tienen en cuenta las preferencias del paciente. La dieta para la osteocondrosis se basa en una dieta equilibrada, baja en grasas y rica en nutrientes La dieta diaria del paciente incluye alimentos ricos en calcio.
Cómo dormir con osteocondrosis cervical
Para los pacientes con trastornos musculoesqueléticos, la cuestión de cómo dormir adecuadamente con osteocondrosis cervical es relevante. Dormir boca abajo provoca un mayor desarrollo de la enfermedad, por lo que es mejor no dormir en esta posición. Las posiciones más óptimas son en la espalda y en el costado.
La osteocondrosis cervical progresa mientras descansa sobre una cama con un colchón suave. Por lo tanto, los expertos recomiendan dar preferencia a los colchones elásticos y las almohadas moderadamente suaves. Si a un paciente se le diagnostica osteocondrosis cervicotorácica, especialistas experimentados le dirán en qué camas es seguro dormir.
profilaxis
Para prevenir la aparición o progresión de la osteocondrosis cervical, los médicos recomiendan:
- Mantenga una postura correcta;
- Lleve un estilo de vida activo, tome descansos del trabajo;
- Haga ejercicios de fisioterapia con regularidad;
- Duerma sobre una superficie firme y nivelada, colchones y almohadas ortopédicas;
- Deshágase de los malos hábitos, especialmente el tabaquismo;
- Elija zapatos teniendo en cuenta la estructura fisiológica del pie;
- No lleve bolsas en una mano, esto provocará una flexión en la columna vertebral;
- Viva un estilo de vida saludable, coma bien, coma muchas frutas y verduras;
- No se sienta por mucho tiempo con la cabeza inclinada;
- Ir a nadar.
La terapia de masaje debe realizarse con regularidad para mejorar la circulación sanguínea.





























